Meningioma
髄膜腫
特徴と現状
脊髄同様、昔は脳も「脳髄」と呼ばれていました。脳髄を包む膜を「髄膜」と呼び三層構造となっています。一つは脳を直接包む“軟膜”、一つは頭蓋骨にへばりついた比較的厚みのある“硬膜”、そしてそれらの間にクッションのように介在しているのが“くも膜”となっています。
髄膜腫はこれらの中の「硬膜」が腫瘍化したものであり、脳表を軟膜・くも膜越しに強く圧迫しながら成長する良性腫瘍(典型的髄膜腫:年間1-2ミリの成長率)が主となっています。中には長径が4センチ越えても無症状の患者さんもおりますが、髄膜腫の10%程度は⾮典型的髄膜腫といって、成⻑速度の速いもの、中には「がん」に近い悪性髄膜腫もあります。臨床的には、腫瘍の成長により軟膜・くも膜を壊し、脳組織に浮腫をもたらせ、それが原因となって、てんかん発作・麻痺・視野障害ほかを症状として呈することがあり、経過観察上注意を要します。
髄膜腫はこれらの中の「硬膜」が腫瘍化したものであり、脳表を軟膜・くも膜越しに強く圧迫しながら成長する良性腫瘍(典型的髄膜腫:年間1-2ミリの成長率)が主となっています。中には長径が4センチ越えても無症状の患者さんもおりますが、髄膜腫の10%程度は⾮典型的髄膜腫といって、成⻑速度の速いもの、中には「がん」に近い悪性髄膜腫もあります。臨床的には、腫瘍の成長により軟膜・くも膜を壊し、脳組織に浮腫をもたらせ、それが原因となって、てんかん発作・麻痺・視野障害ほかを症状として呈することがあり、経過観察上注意を要します。
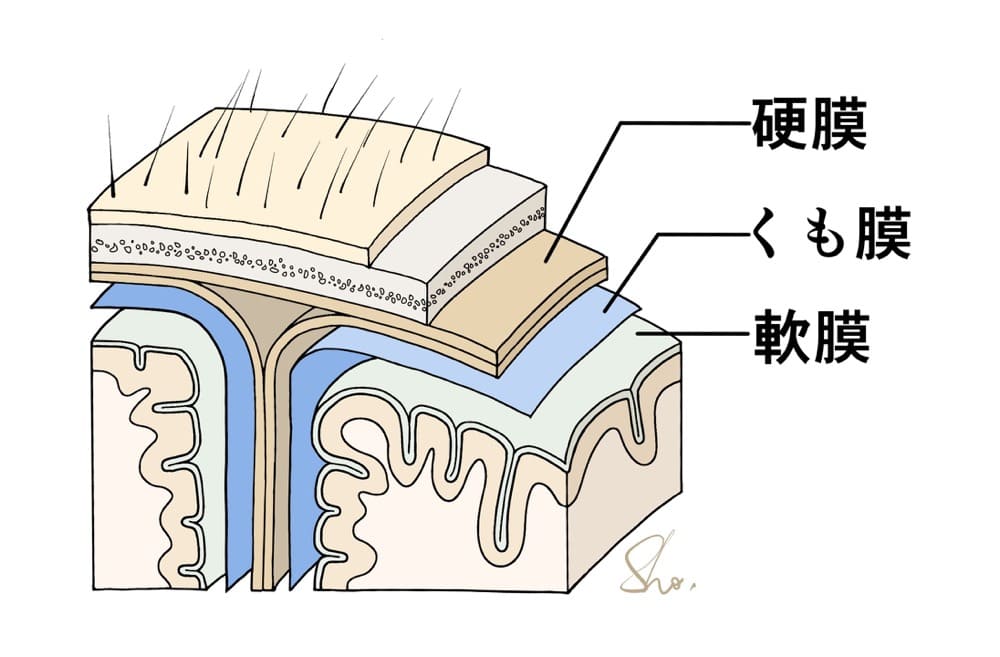
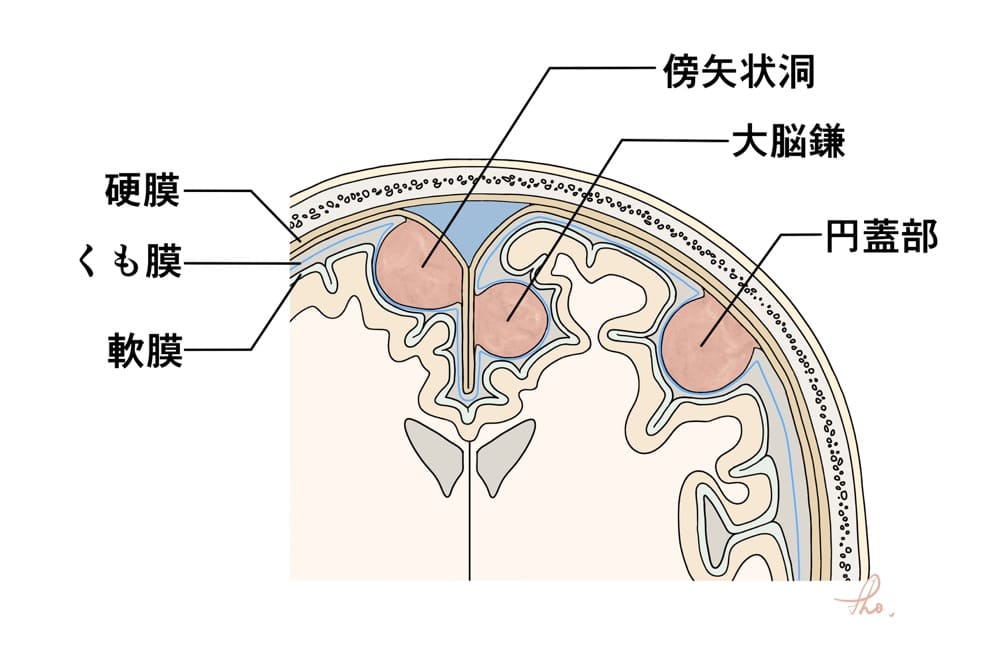
髄膜腫が発生する硬膜(Dura mater)とテント上好発部位
髄膜腫は腫瘍局在として、「テント上病変」「テント下病変」に分けて考えます。「テント」とは、大脳と小脳を分けるところをいいます。テントより上の病変がテント上病変、テントより下がテント下病変です。治療指針としては、3センチを超えるものだったり成長性のものだったりすれば、まず外科手術を優先して考えています。理由は下記の二つ
1)圧迫されている脳神経の除圧、2)病理組織診断の確定が可能
さらに詳細に腫瘍局在で検討するならば、テント上病変は、やはりまず手術。一方で、テント下病変で⼩脳や脳幹に近い場合は、手術難易度を勘案し、最初から定位放射線手術(SRS)と判断するケースもあります。それは、「髄膜腫が奥にあって手術が難しい」「患者さんが高齢」という場合です。ただし、髄膜腫が大きく周囲脳神経を強く圧迫している場合は手術を考え、術後残存に対しては定位放射線治療で対応するケースが多いです。
どのように腫瘍を治療していくか、統合治療戦略をたてることが重要で、野球に例えると、外科手術が先発投手なら、まさにSRS・SRTはクローザーです。特にテント下病変ではそのように緻密な治療戦略が必要と考え、これこそ患者さんを救う道と考えて対応しています。さらに、SRSと定位的寡分割照射(SRT)の使い分けとして、典型的髄膜腫(WHO grade 1)はSRS。一方で、典型的であっても細胞分裂能が高いもの(Mib-1など高値)や非典型的(WHO grade 2 以上)に対してはSRTで対応すべきと考えています。
 頭蓋底髄膜腫症例に対するZAP-Xによる治療計画
頭蓋底髄膜腫症例に対するZAP-Xによる治療計画
1)圧迫されている脳神経の除圧、2)病理組織診断の確定が可能
さらに詳細に腫瘍局在で検討するならば、テント上病変は、やはりまず手術。一方で、テント下病変で⼩脳や脳幹に近い場合は、手術難易度を勘案し、最初から定位放射線手術(SRS)と判断するケースもあります。それは、「髄膜腫が奥にあって手術が難しい」「患者さんが高齢」という場合です。ただし、髄膜腫が大きく周囲脳神経を強く圧迫している場合は手術を考え、術後残存に対しては定位放射線治療で対応するケースが多いです。
どのように腫瘍を治療していくか、統合治療戦略をたてることが重要で、野球に例えると、外科手術が先発投手なら、まさにSRS・SRTはクローザーです。特にテント下病変ではそのように緻密な治療戦略が必要と考え、これこそ患者さんを救う道と考えて対応しています。さらに、SRSと定位的寡分割照射(SRT)の使い分けとして、典型的髄膜腫(WHO grade 1)はSRS。一方で、典型的であっても細胞分裂能が高いもの(Mib-1など高値)や非典型的(WHO grade 2 以上)に対してはSRTで対応すべきと考えています。
 頭蓋底髄膜腫症例に対するZAP-Xによる治療計画
頭蓋底髄膜腫症例に対するZAP-Xによる治療計画
定位放射線治療の臨床成績と経過観察
大方コントロール良好。浮腫や機能障害など場所により多少のリスクはつきもの。95%以上で腫瘍の成長を止めることができますが、一般に縮小することは期待されていません。神経鞘腫に見られるような一過性膨大は通常なく、2-3年はそのままの大きさで経過します。圧迫している脳に一過性の脳浮腫を伴うこともあります(テント上>テント下)。また、脳神経に影響しているもののうち数%はその機能障害を負う可能性があります(テント下>テント上)。
悪性転化の可能性は3%ほどとも言われ、特に術後再発例などが要注意で、なるべく長期のフォローアップが必要です。当初6か月毎に基本3年、その後は状況にもよりますが1年に1度程度のフォローが必須です。
最近では腫瘍発生付着部を三次元的に把握し、腫瘍発生の歴史を遡るように時間の軸を意識し、四次元的に治療計画できるよう心掛けています。これにより、腫瘍周囲脳神経への過照射をなるべくしないように工夫しており、脳神経に対する機能不全や強い癒着が防止でき、万一外科手術が必要となったときに、手術操作が不利とならないよう考えて行っております。また、さらに腫瘍内部をより高く照射すべく線量勾配を均一化させる工夫をしています。これにより、平均線量増へと至り、最終的に腫瘍栄蓑血管閉塞、ひいては腫瘍細胞壊死に追い込みます。このことにより「悪性転化」の可能性が低くなることを期待しています。
悪性転化の可能性は3%ほどとも言われ、特に術後再発例などが要注意で、なるべく長期のフォローアップが必要です。当初6か月毎に基本3年、その後は状況にもよりますが1年に1度程度のフォローが必須です。
最近では腫瘍発生付着部を三次元的に把握し、腫瘍発生の歴史を遡るように時間の軸を意識し、四次元的に治療計画できるよう心掛けています。これにより、腫瘍周囲脳神経への過照射をなるべくしないように工夫しており、脳神経に対する機能不全や強い癒着が防止でき、万一外科手術が必要となったときに、手術操作が不利とならないよう考えて行っております。また、さらに腫瘍内部をより高く照射すべく線量勾配を均一化させる工夫をしています。これにより、平均線量増へと至り、最終的に腫瘍栄蓑血管閉塞、ひいては腫瘍細胞壊死に追い込みます。このことにより「悪性転化」の可能性が低くなることを期待しています。
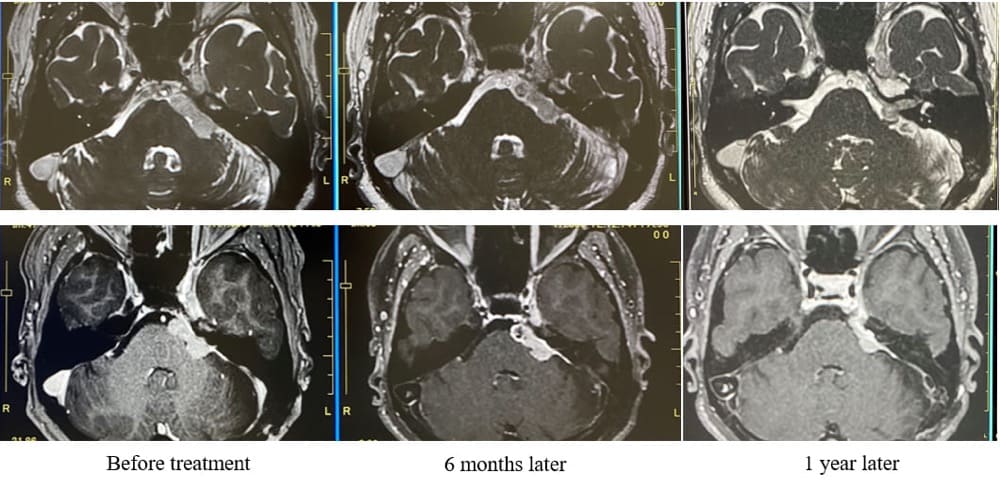
非典型的髄膜腫ZAP-X治療後症例の
経時的変化(脳幹症状・顔面麻痺なし)
経時的変化(脳幹症状・顔面麻痺なし)