Trigeminal
neuralgia
neuralgia
三叉神経痛
特徴と現状
三叉神経痛の「三叉神経」とは、顔の半分の知覚と側頭部の筋肉(咬筋=こうきん)を支配している神経のことで、特に顔面は上(おでこ)、中(上顎)、下(下顎)の三つの領域に分かれているので“三叉”神経と名づけられています。
三叉神経痛はこの領域のみに起こる激しい発作性の痛みで、その原因の多くは血管による神経への強い接触と圧迫。これによって顔面や口内への小さな刺激(食事・歯磨き・洗顔など)が強く増幅され、脳幹を介して大脳感覚野へ“激痛”として伝わるため、いわゆる「(炎症性の)痛み」ではなく、神経の「てんかん発作」として考え治療にあたる必要があります。加齢に伴う動脈硬化性の変化が主因とされ、65歳以上の高齢者に多い疾患です。
一方、鑑別すべきは、抜歯・帯状疱疹ウイルス感染・頭蓋底腫瘍術後など三叉神経が傷つくことにより発症する「三叉神経障害性疼痛」です。これは発作痛ではなく、慢性的な感覚の違和感を伴った“持続痛”であり、朝起きてから寝るまでずっとあります。これは外科手術も定位放射線手術(SRS)も一切効かないので、介入処置が無駄にならないよう、外来診察での鑑別診断が重要です。
三叉神経痛の診断基準:以下の6項目をすべて満たす必要があります
1)顔面の痛みはいつも同側に起こる(大概は同領域だが、変わることもある)
2)痛みは常に発作性(電撃痛)であり、ピリピリという持続性の痛みではない
3)他のタイプの痛み(しびれ痛いなど)や違和感はない。
4)何かを口・顔にしたときに痛みが誘発されやすい(食事・歯磨き・洗顔など)
5)痛みがないときは顔面の知覚は正常である
6)カルバマゼピン(三叉神経痛の特効薬)は効く(もしくは以前効いていた)
上記6項目において一つでも疑いがあれば、三叉神経痛自体の診断を疑わざるを得ないと言っても過言ではないので、三叉神経痛に対して診療経験の多い医師に診てもらうことを勧めます。
三叉神経痛はこの領域のみに起こる激しい発作性の痛みで、その原因の多くは血管による神経への強い接触と圧迫。これによって顔面や口内への小さな刺激(食事・歯磨き・洗顔など)が強く増幅され、脳幹を介して大脳感覚野へ“激痛”として伝わるため、いわゆる「(炎症性の)痛み」ではなく、神経の「てんかん発作」として考え治療にあたる必要があります。加齢に伴う動脈硬化性の変化が主因とされ、65歳以上の高齢者に多い疾患です。
一方、鑑別すべきは、抜歯・帯状疱疹ウイルス感染・頭蓋底腫瘍術後など三叉神経が傷つくことにより発症する「三叉神経障害性疼痛」です。これは発作痛ではなく、慢性的な感覚の違和感を伴った“持続痛”であり、朝起きてから寝るまでずっとあります。これは外科手術も定位放射線手術(SRS)も一切効かないので、介入処置が無駄にならないよう、外来診察での鑑別診断が重要です。
三叉神経痛の診断基準:以下の6項目をすべて満たす必要があります
1)顔面の痛みはいつも同側に起こる(大概は同領域だが、変わることもある)
2)痛みは常に発作性(電撃痛)であり、ピリピリという持続性の痛みではない
3)他のタイプの痛み(しびれ痛いなど)や違和感はない。
4)何かを口・顔にしたときに痛みが誘発されやすい(食事・歯磨き・洗顔など)
5)痛みがないときは顔面の知覚は正常である
6)カルバマゼピン(三叉神経痛の特効薬)は効く(もしくは以前効いていた)
上記6項目において一つでも疑いがあれば、三叉神経痛自体の診断を疑わざるを得ないと言っても過言ではないので、三叉神経痛に対して診療経験の多い医師に診てもらうことを勧めます。

疼痛発作時イメージ
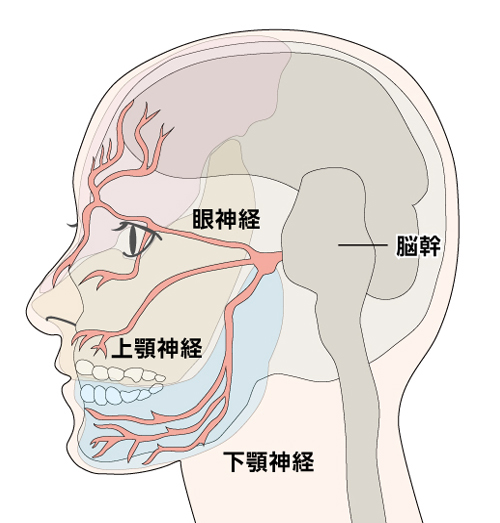
三叉神経分布図
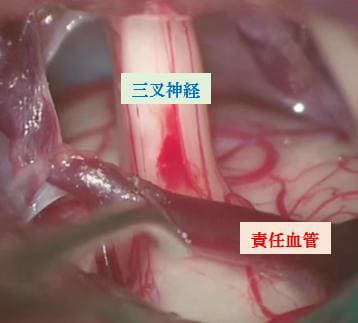
開頭術野:太い血管が神経を圧迫
(出展:Atlas Neurosugical / MVD)
(出展:Atlas Neurosugical / MVD)
まずは「薬物療法(カルバマゼピン)」で対応します。独自の投与法(起床時と就寝時の2度投与、および朝食・歯磨き・洗顔などは起床時服用1時間半後に行う)によりまず70%は奏功し、その後外来フォローのみですんでしまいます。一方で無効な場合、年齢が75歳までであれば、神経を圧迫している血管を外す外科手術「微小血管減圧術」を勧めます。
しかし、最終的に「薬が効かない」「手術ができない」「75歳以上で手術を受けたくない」という方々のみ最後の砦として定位放射線手術の適応としています。その理由として、定位照射による三叉神経痛の効果期間、作用機序がまだ解明しきれておらず、さらに比較的程度の強い「顔面しびれ」といった副作用の可能性があるからです。
 三叉神経痛症例に対するカルバマゼピン至適投与法
三叉神経痛症例に対するカルバマゼピン至適投与法
しかし、最終的に「薬が効かない」「手術ができない」「75歳以上で手術を受けたくない」という方々のみ最後の砦として定位放射線手術の適応としています。その理由として、定位照射による三叉神経痛の効果期間、作用機序がまだ解明しきれておらず、さらに比較的程度の強い「顔面しびれ」といった副作用の可能性があるからです。
 三叉神経痛症例に対するカルバマゼピン至適投与法
三叉神経痛症例に対するカルバマゼピン至適投与法
定位放射線治療の臨床成績と経過観察
定位放射線手術(SRS)は三叉神経線維そのものに対して、寸分たがわず高線量(中心線量80-90グレイ)にてピンポイント照射を行い、一方で神経を破壊するほど強く照射することはせず、その手前で異常通電を起こさないよう神経の性質を変えてしまう治療と考えられています。
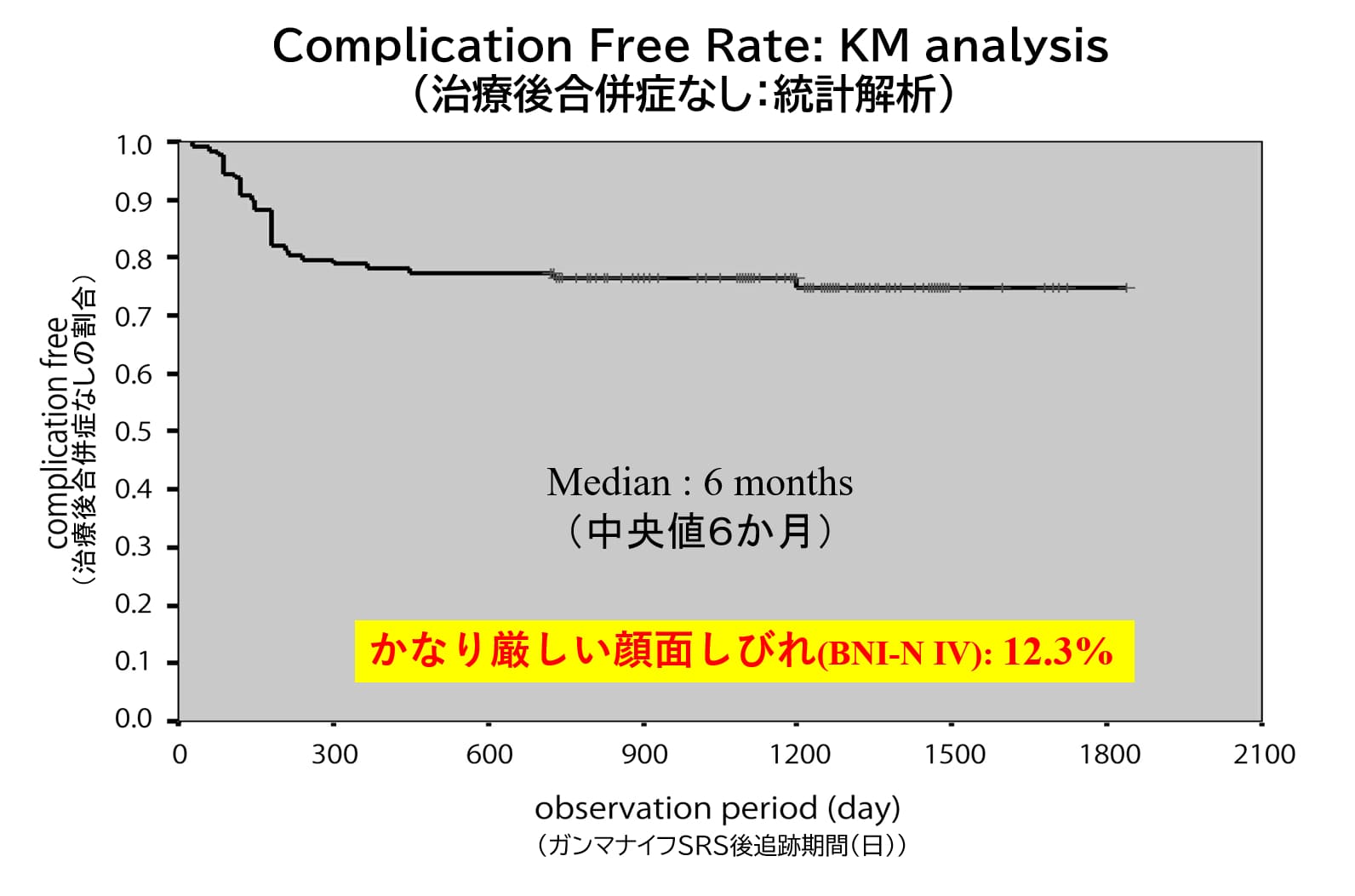
その結果、顔面の感覚は残り、発作痛だけが消えます。効果として、全体の約15%に治療当日に発作痛消失を認め、カルバマゼピン服用下の患者さんであれば約3週間で大方の発作痛が消失します。術後経過のパターンとして、「すぐに消える」(25%)、「徐々に良くなる」(25%)、そして「一旦消えるも、半分程度の痛みが半年後に再燃し、その後また消える」(50%)の3郡に分かれます。そして、治療から1年で90%、10年で60%の方が治癒となっています。
しかし一方、後遺症として「顔面しびれ」などの副作用は25%に見られます。中でも精神疲弊を伴う重度の副作用が12.5%に見られ、たとえ発作痛が無くなっても満足度がかなり低くなってしまうことが少なくありません。しかし、最近の10年以上長期成績では、重度の副作用に関しては3%にまで下がっていることがわかりました。以上より、カルバマゼピンの減量方法も本疾患術後は決して容易ではなく、当初は3か月毎のフォロー。最終的には10年以上に亘りフォローが必要となります。
その結果、顔面の感覚は残り、発作痛だけが消えます。効果として、全体の約15%に治療当日に発作痛消失を認め、カルバマゼピン服用下の患者さんであれば約3週間で大方の発作痛が消失します。術後経過のパターンとして、「すぐに消える」(25%)、「徐々に良くなる」(25%)、そして「一旦消えるも、半分程度の痛みが半年後に再燃し、その後また消える」(50%)の3郡に分かれます。そして、治療から1年で90%、10年で60%の方が治癒となっています。
しかし一方、後遺症として「顔面しびれ」などの副作用は25%に見られます。中でも精神疲弊を伴う重度の副作用が12.5%に見られ、たとえ発作痛が無くなっても満足度がかなり低くなってしまうことが少なくありません。しかし、最近の10年以上長期成績では、重度の副作用に関しては3%にまで下がっていることがわかりました。以上より、カルバマゼピンの減量方法も本疾患術後は決して容易ではなく、当初は3か月毎のフォロー。最終的には10年以上に亘りフォローが必要となります。
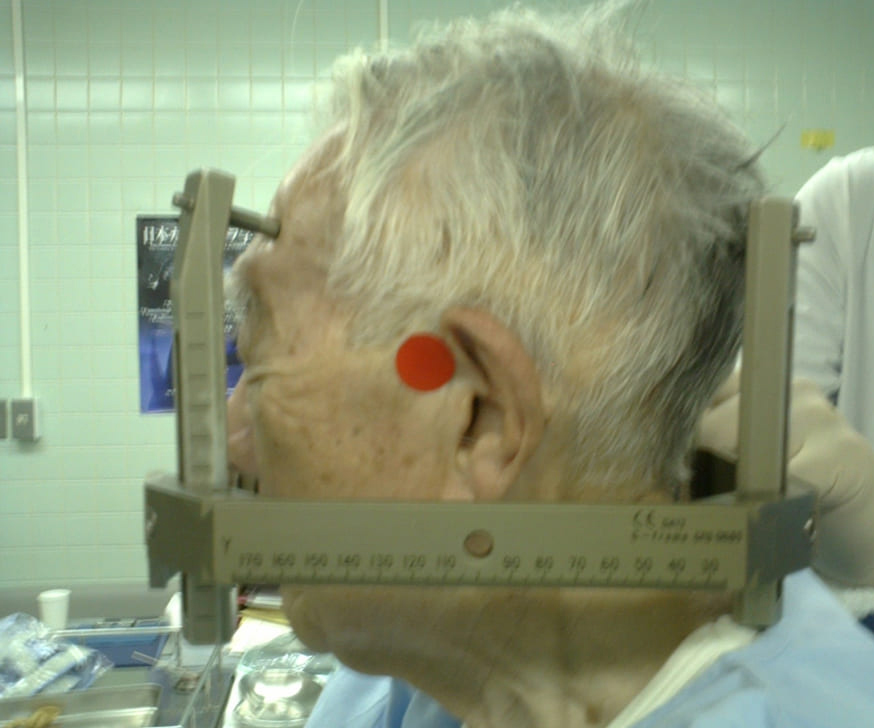
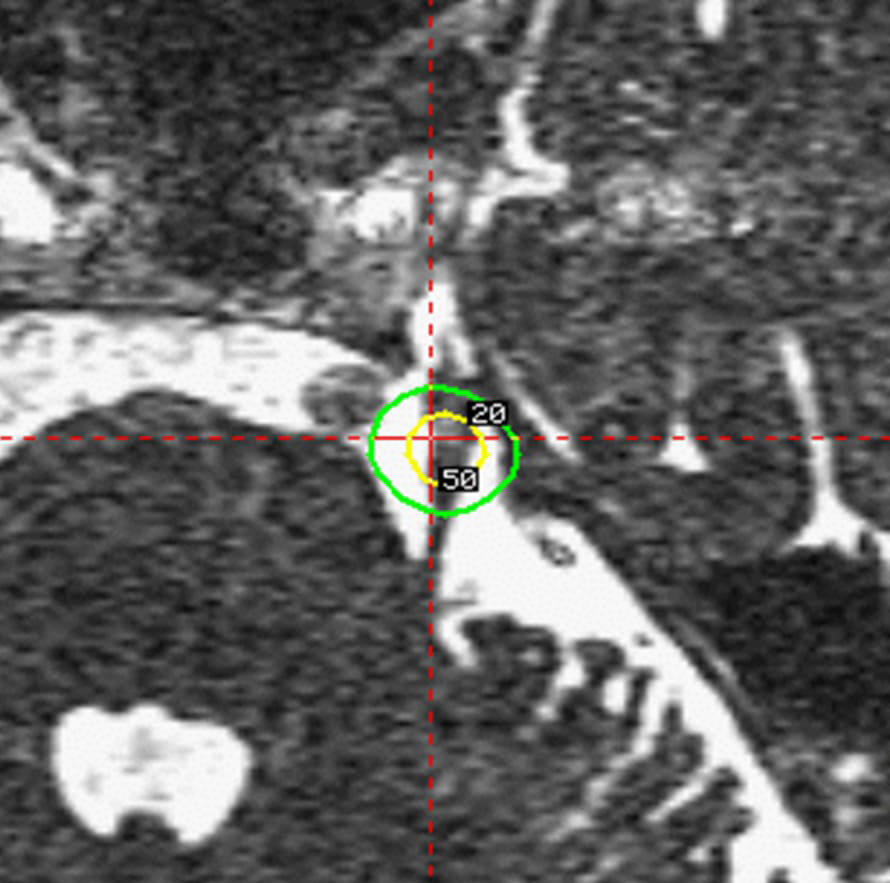
フレーム装着とガンマナイフによる治療計画
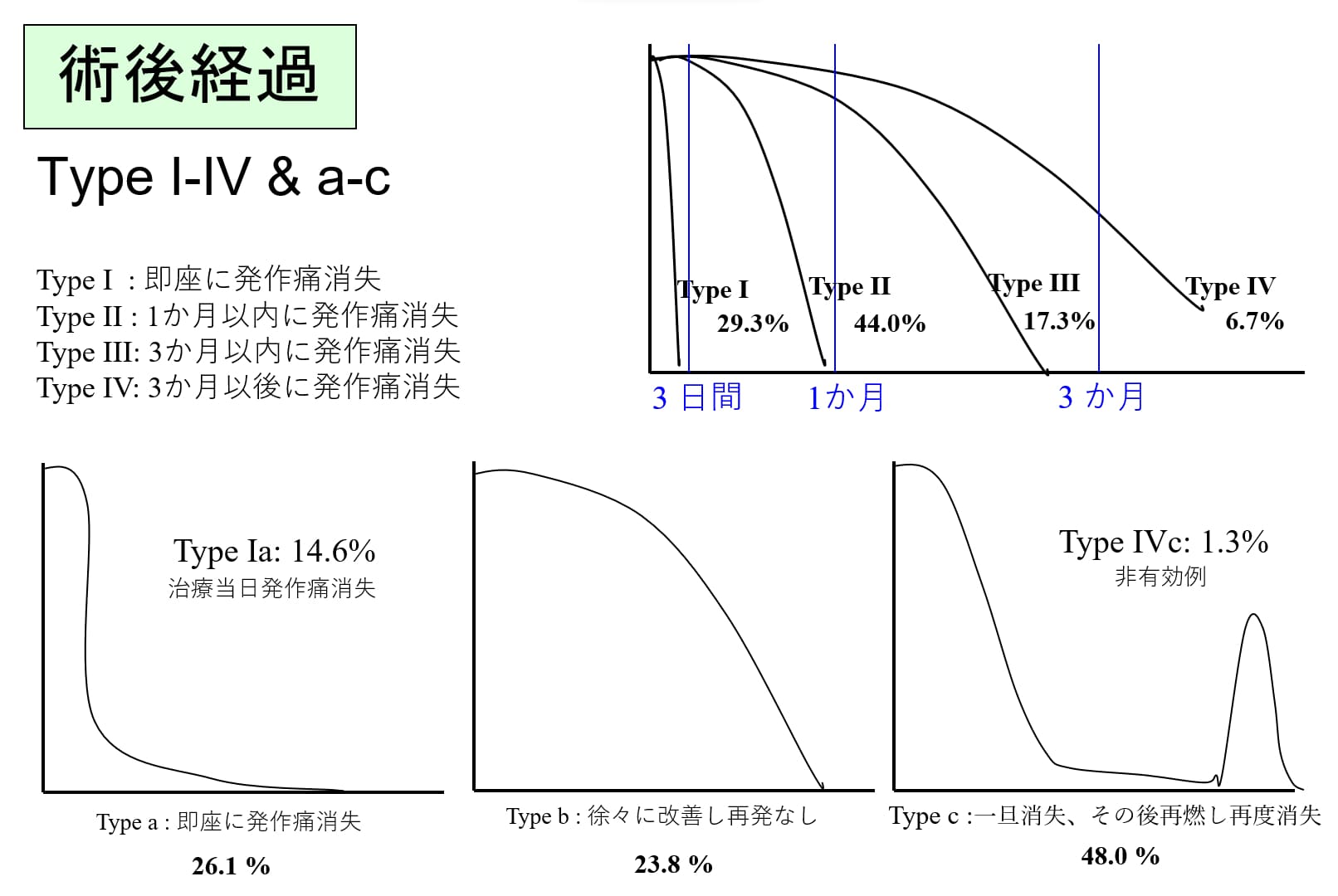
治療後疼痛発作経過には3パターンあり