Acoustic
neuroma
neuroma
聴神経腫瘍
特徴と現状
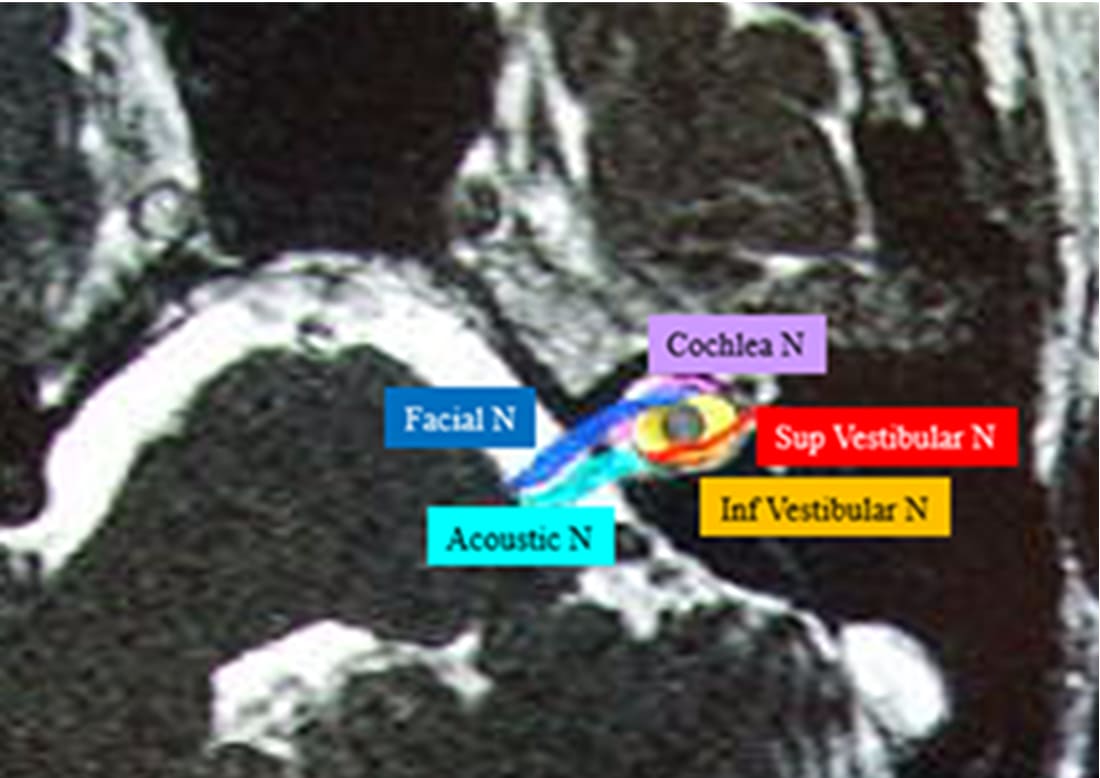
聴神経腫瘍とは、内耳道の底で2本に分かれた聴神経(蝸牛神経・前庭神経)のうち、大方は前庭神経(バランス機能)の鞘が種瘍化したものです。これにより、蝸牛神経(聴力)と顔面神経(顔の動き)は、それぞれ前方へ強く圧迫され、比較的ダメージに弱い蝸牛神経が最初に影響を受け、「音の聞こえの悪さ」を主訴とする患者さんが大半です。
一方で、顔面神経も強く圧迫され引き伸ばされているため、外科手術を選択した場合に聴力のみならず、顔面麻痺負ってしまう患者さんも稀ならずいるため、経験豊富で卓越した技術を合わせ持つ脳神経外科医にお願いする必要があると考えています。一方で、定位放射線手術(SRS)適応内容が満たされた症例に限り、本法が選択されます。SRS治療目的は、できる限り神経機能を温存し、腫瘍成長を止めることにつきます。
ガンマナイフにおいてはガンマ線を、ZAP-Xにおいてはエックス線を腫瘍細胞に一点集中照射し、細胞内の遺伝子(DNA)を切断するための治療となります。その際に、画像上直視下に、周囲脳神経(顔面神経・蝸牛神経)を0.2ミリ以下の極めて高い精度にて、高い放射線量が当たらないよう工夫して行います。そのため、脳神経外科治療において、最も神経機能温存が果たせる役割を担っています。
一方で、顔面神経も強く圧迫され引き伸ばされているため、外科手術を選択した場合に聴力のみならず、顔面麻痺負ってしまう患者さんも稀ならずいるため、経験豊富で卓越した技術を合わせ持つ脳神経外科医にお願いする必要があると考えています。一方で、定位放射線手術(SRS)適応内容が満たされた症例に限り、本法が選択されます。SRS治療目的は、できる限り神経機能を温存し、腫瘍成長を止めることにつきます。
ガンマナイフにおいてはガンマ線を、ZAP-Xにおいてはエックス線を腫瘍細胞に一点集中照射し、細胞内の遺伝子(DNA)を切断するための治療となります。その際に、画像上直視下に、周囲脳神経(顔面神経・蝸牛神経)を0.2ミリ以下の極めて高い精度にて、高い放射線量が当たらないよう工夫して行います。そのため、脳神経外科治療において、最も神経機能温存が果たせる役割を担っています。
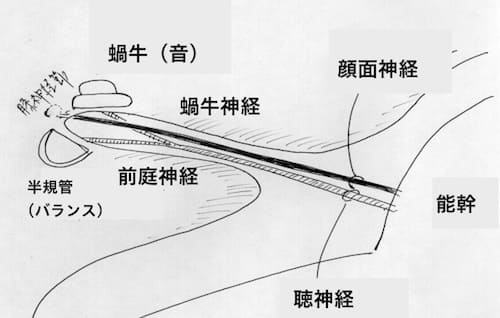
内耳道における微小解剖
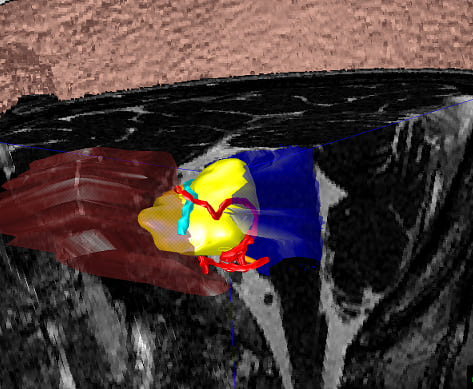
聴神経腫瘍手術シミュレーション
治療には次の3つの選択肢があります。「経過観察」「外科⼿術」「定位放射線手術(SRS)」ですが、多くはまず経過観察と判断する医師が多いようです。
しかし、私は1)顔面及び聴力がよく保たれている患者さんに限っては、きちんとメリット(開頭不要で腫瘍成長制御と機能温存可能)・デメリット(術後癒着や悪性転化の可能性)を説明し、その上で希望された場合はなるべく早い段階でSRSを受けることを勧めています。
そのほかに、SRSが適応となる患者さんは明確で、2)50歳以上、3)腫瘍が重要な組織である脳幹に達していない患者さんであり、最初からSRSでよいと考えています。さらに神経線維腫症2型(NF2)の患者さんにおいては、この20年間、私は一貫して「有効聴力側」腫瘍を優先して行って参りました。
それは「いつまでも自分の耳で聴きとれる人生でいたい」とほぼ全ての患者さんが仰られるゆえ、今まで逃げずにその信念を貫いて参りました。「ガンマナイフ単独で聴力を落とすことはない」という1400症例の聴神経腫瘍治療経験と、微小解剖学的見地から敢えて「蝸牛神経」を外して高線量一括照射できるという照射技術を有していることがその理由です。聴神経腫瘍は神経鞘からでき、音が聞こえている患者さんはまだ軸索(=神経内部にある神経線維の束)が「音を伝える」という機能を有している証拠なので、完全に壊されてしまう前に切らずに治せるのがSRSの真骨頂でると考えています。
しかし、私は1)顔面及び聴力がよく保たれている患者さんに限っては、きちんとメリット(開頭不要で腫瘍成長制御と機能温存可能)・デメリット(術後癒着や悪性転化の可能性)を説明し、その上で希望された場合はなるべく早い段階でSRSを受けることを勧めています。
そのほかに、SRSが適応となる患者さんは明確で、2)50歳以上、3)腫瘍が重要な組織である脳幹に達していない患者さんであり、最初からSRSでよいと考えています。さらに神経線維腫症2型(NF2)の患者さんにおいては、この20年間、私は一貫して「有効聴力側」腫瘍を優先して行って参りました。
それは「いつまでも自分の耳で聴きとれる人生でいたい」とほぼ全ての患者さんが仰られるゆえ、今まで逃げずにその信念を貫いて参りました。「ガンマナイフ単独で聴力を落とすことはない」という1400症例の聴神経腫瘍治療経験と、微小解剖学的見地から敢えて「蝸牛神経」を外して高線量一括照射できるという照射技術を有していることがその理由です。聴神経腫瘍は神経鞘からでき、音が聞こえている患者さんはまだ軸索(=神経内部にある神経線維の束)が「音を伝える」という機能を有している証拠なので、完全に壊されてしまう前に切らずに治せるのがSRSの真骨頂でると考えています。

内耳道内限局腫瘍と脳神経

巨大のう胞性聴神経腫瘍症例に対する治療計画
定位放射線治療の臨床成績と経過観察
聴神経腫瘍1400症例中、外科手術を要したのは実に6名のみ(いまのところ術中に強い癒着を呈していたという報告はありません)。一方で、大方の患者さんは6か月後に一過性膨大を伴います。これは高線量一括照射に伴う腫瘍内部の栄養血管が強い炎症反応(血管炎)を呈することが主因であり、腫瘍が成長し続ける腫瘍増大とは異なります。腫瘍中心に造影欠失像(Loss of central enhancement/LCE)として描出されることが特徴となっています。
他の神経鞘腫には同様に認められますが、髄膜腫など他の脳腫瘍にはまず認められない特徴的な所見となっています。その際に、初動時のふらつきを訴える患者さんもおりますが、難聴や顔面麻痺などは通常起こりません。この炎症反応はさらに6か月後には収まり、治療時とほぼ同サイズへと戻ります。その後1-2年して、全体の75%ほどが縮小傾向に入り、10年経てもさらに縮小し続けるのが特徴となっています。
一方で術後後遺症に関しては、とくに内耳道内限局型の小腫瘍にて術後すぐ、もしくは数週間以内に「回転性めまい」を発症することがあります。これはまだ生き残っている正常前庭神経への被爆による「前庭神経炎」に寄与するものと考えており、治療後よりステロイドをその予防として処方するようにしています。それでも症状としてきつく出る患者さんも少なくなく、一概に「小さいうちにやりましょう!」と言い切れない理由の一つになっています。
顔面麻痺は1400症例中同じく6名、しかしすべて一過性かつ発症時期がばらばらであるゆえ、後遺症とは考えておりません。顔面しびれ(三叉神経障害)は、脳幹および三叉神経をすでに圧迫して、術前から症状のある方に限り一過性膨大時に多少悪化を認めるくらいで、これも後遺症というよりは術前から予測されるものと考えています。
聴力温存においては、やはりcase by caseであると考えています。まだ蝸牛神経が壊されていない有効聴力(G&R分類クラス1)かつ上前庭神経鞘由来の患者さんでは、NF2含めて90%近くが10年経っても有効聴力を維持しています。やはり、いわゆる治療時期を逸した患者さんに関しては、SRS治療を施したとしても「落ち行く聴力を救えない」と考えています。
SRS術後に限らず、途中経過として水頭症を後遺症として併発することもあるので、長期に亘ってフォローは必要となります。一方で、悪性転化の確率は1/10000以下とされているので、SRS適応ありと判断された患者さんに関してはまず安心して受けられてよいと考えております。
他の神経鞘腫には同様に認められますが、髄膜腫など他の脳腫瘍にはまず認められない特徴的な所見となっています。その際に、初動時のふらつきを訴える患者さんもおりますが、難聴や顔面麻痺などは通常起こりません。この炎症反応はさらに6か月後には収まり、治療時とほぼ同サイズへと戻ります。その後1-2年して、全体の75%ほどが縮小傾向に入り、10年経てもさらに縮小し続けるのが特徴となっています。
一方で術後後遺症に関しては、とくに内耳道内限局型の小腫瘍にて術後すぐ、もしくは数週間以内に「回転性めまい」を発症することがあります。これはまだ生き残っている正常前庭神経への被爆による「前庭神経炎」に寄与するものと考えており、治療後よりステロイドをその予防として処方するようにしています。それでも症状としてきつく出る患者さんも少なくなく、一概に「小さいうちにやりましょう!」と言い切れない理由の一つになっています。
顔面麻痺は1400症例中同じく6名、しかしすべて一過性かつ発症時期がばらばらであるゆえ、後遺症とは考えておりません。顔面しびれ(三叉神経障害)は、脳幹および三叉神経をすでに圧迫して、術前から症状のある方に限り一過性膨大時に多少悪化を認めるくらいで、これも後遺症というよりは術前から予測されるものと考えています。
聴力温存においては、やはりcase by caseであると考えています。まだ蝸牛神経が壊されていない有効聴力(G&R分類クラス1)かつ上前庭神経鞘由来の患者さんでは、NF2含めて90%近くが10年経っても有効聴力を維持しています。やはり、いわゆる治療時期を逸した患者さんに関しては、SRS治療を施したとしても「落ち行く聴力を救えない」と考えています。
SRS術後に限らず、途中経過として水頭症を後遺症として併発することもあるので、長期に亘ってフォローは必要となります。一方で、悪性転化の確率は1/10000以下とされているので、SRS適応ありと判断された患者さんに関してはまず安心して受けられてよいと考えております。
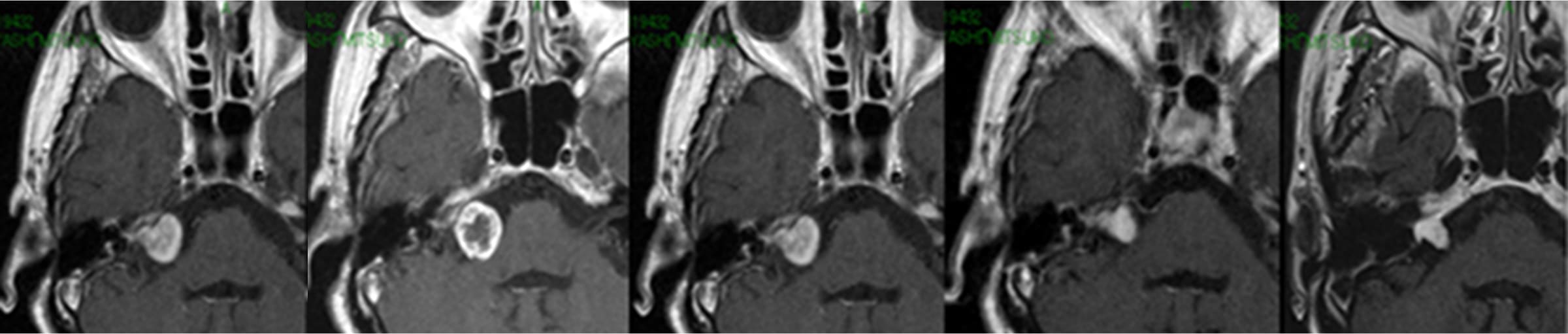
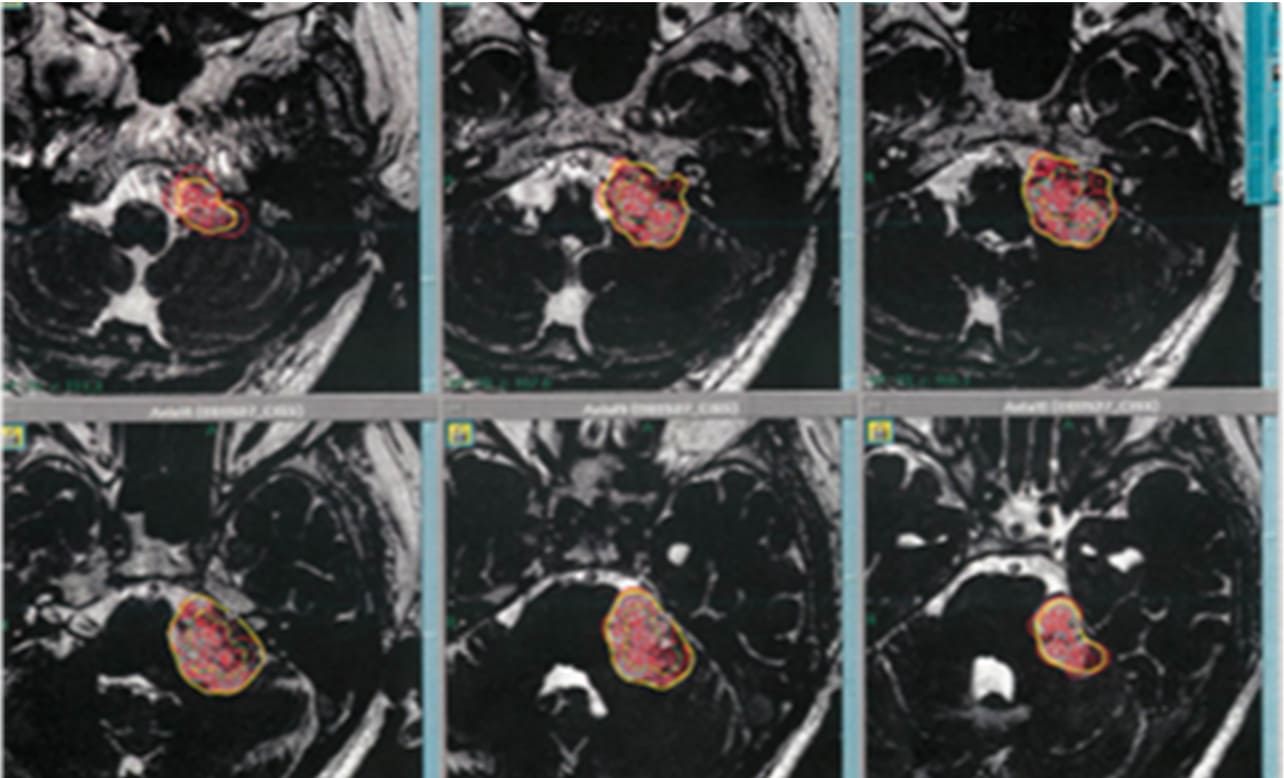
聴神経腫瘍症例ガンマナイフ後経過
半年後(左より2つ目)に炎症で一過性膨大あり、
その後1年(左より3つ目)で元に戻り、
以後縮小傾向
半年後(左より2つ目)に炎症で一過性膨大あり、
その後1年(左より3つ目)で元に戻り、
以後縮小傾向
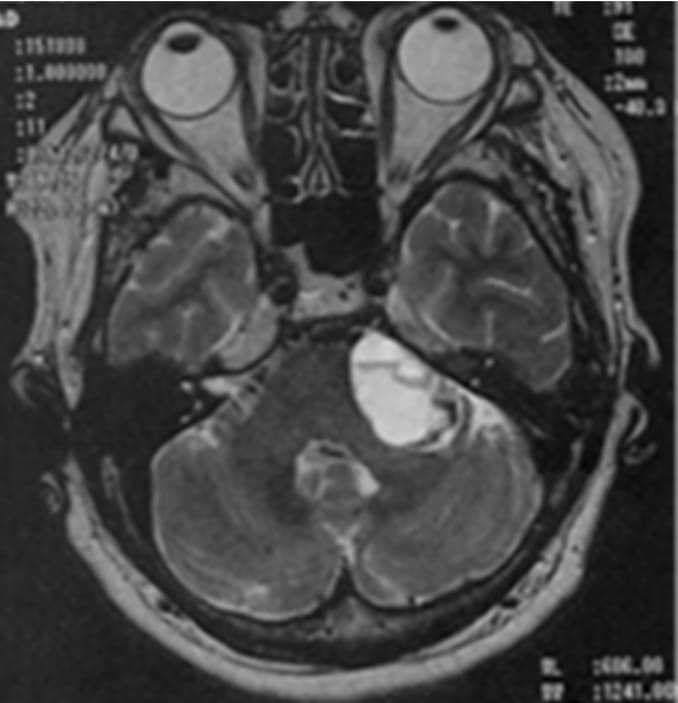
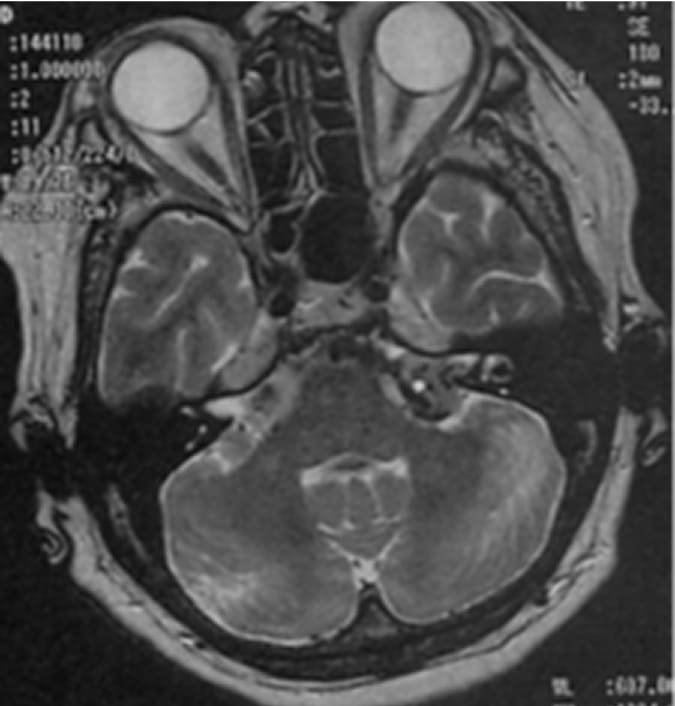
巨大のう胞性聴神経腫瘍症例ガンマナイフ治療後経過
顔面麻痺・聴力障害もなし
顔面麻痺・聴力障害もなし